정책
추진배경 및 방향
- 생명과 지역을 살리는 필수의료혁신 전략(’23.10.19) 이행을 위해
- 필요조건으로서 의사 수 확대와
- 충분조건으로서 필수의료 강화를 위한 패키지식 해법 마련 시급
* 필수의료 위기는 구조적 문제가 장기간 축적된 복합적 과제로 단기적 해법과 중장기적 구조 개선을 포함하는 정책 패키지 추진 필요
추진 배경
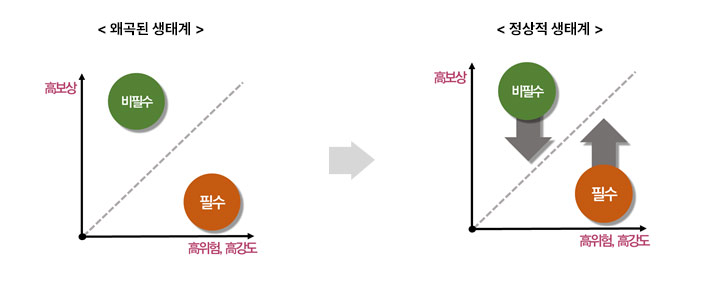
문제의 근원: 불공정 의료생태계
불공정 보상(高(고)위험-低(저)보상)
필수(고위험‧고난도‧당직, 건보 위주) < 비필수(실손보험 + 비급여, 미용 의료 시장 확대)
* 필수의료(지역→수도권) 인력 이탈 → 비필수 분야 인력 흡입
高(고)위험 + 高(고)강도 + 低(저)비전
높은 의료사고 부담(형사, 민사), ‣ 의사 수 부족 + 개원 쏠림 심화
* 남은 인력 번 아웃 → 기존 숙련인력 이탈↑ + 전공의‧전문의 유입↓
전문의 취득 후 필수의료 분야 좋은 일자리 부족*
* 전공의 의존 구조, 중소병원 약화, 진료 外(외) 연구 등 경력경로 다변화 미흡
필수의료 생태계 枯死(고사) 위기 구조
| 구분 | 이유 | 원인 |
|---|---|---|
| 필수의료 기피 | ‣ 장시간 근로 번 아웃 일상화 |
|
| ‣ 높은 의료사고 부담 |
|
|
| ‣ 불공정한 보상 비필수 분야와의 격차 |
|
|
| 지역의료 약화 | ‣ 지역의료 역량‧신뢰 저하 ‣ 병원 인력‧운영난 심화, 인프라 유지 곤란 |
|
추진 방향
비전 및 미래상
국민이 신뢰하고 의료인은 자긍심을 가지는 필수의료
- 사회수요 충족 충분한 의사 수 확보, 진료-연구 및 일-생활 균형 필수의료
- 가까운 곳에서 안심하고 의료를 이용하는 지역완결 필수의료
- 의료사고 시 환자는 충분하고 신속하게 구제, 의료인은 민‧형사 부담 합리화
- 어렵고 위험하고 힘든 필수의료가 충분히 보상받고 사회적 인정
추진 방향
- (10년 內(내)) 필수의료 붕괴 위기 극복
“의료 현장에서 느끼는 핵심적 기피 요인 해소”
- (10년 後(후)) 근본적 해법으로서 제도‧구조 개혁 완성
“청년 의사가 활약할 대한민국 新(신) 의료생태계 전환”
- (의료인력 확충) 의사 수 확충, 교육‧수련 혁신, 전문의 중심 병원 전환 ➡ 사회 전반의 의사 수요충족, 좋은 일자리 확대
- (지역의료 강화) 상급병원-중소병원-의원 역할 정립 및 네트워크 강화, 수요‧기능 중심 의료기관 구조 전환 등 지역완결 전달체계
- 우수 인력 확보, 투자 확대, 수도권 유출 최소화 등 지역 기반 강화
- (의료사고 안전망) 충분한 피해자 소통‧배상을 전제로 한 의료사고 특례법 체계 도입 ➡ 안정적 진료환경 조성
- (공정 보상) 필수의료 친화 공정 지불‧보상체계 개편, 보상체계 왜곡 유발 비급여‧미용의료 관리체계 확립
다음 버튼 클릭시 해당 콘텐츠로 이동합니다.
